سندرم آشرمن یک وضعیت اکتسابی است. به این معنی که به صورت اولیه و خودبخودی ایجاد نمیشود و در آن چسبندگی هایی در داخل رحم شما ایجاد میشود.
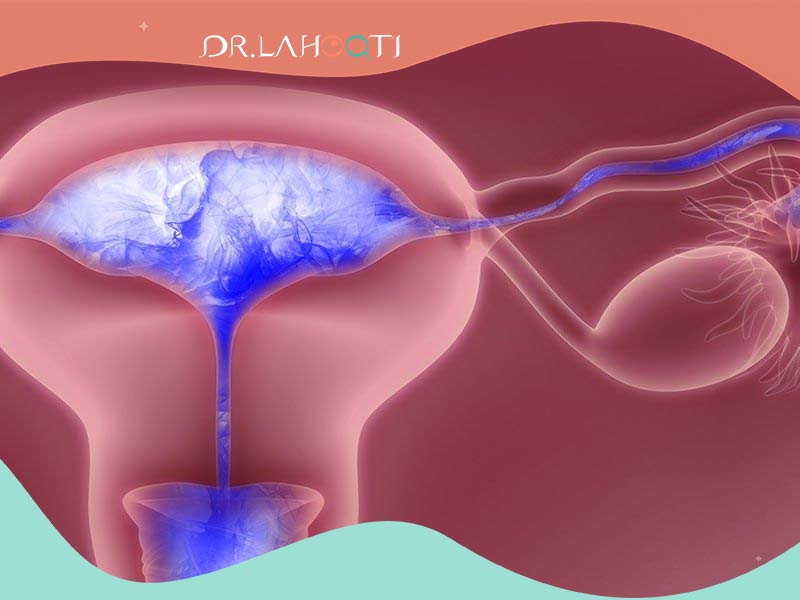
بافت اسکار میتواند ایجاد شود و مقدار فضای باز داخل رحم شما را کاهش دهد. این وضعیت میتواند عارضهای در پی درمانهای پزشکی یا درمان سرطان باشد. زنان مبتلا به سندرم آشرمن ممکن است پریودهای سبک یا بدون قاعدگی، درد لگن یا ناباروری را تجربه کنند.
سندرم آشرمن چیست؟
سندرم آشرمن یک وضعیت نادر است که در آن بافت اسکار، که چسبندگی داخل رحمی نیز نامیده میشود، در داخل رحم شما ایجاد میشود. این بافت اضافی فضای کمتری در داخل رحم شما ایجاد میکند. به دیوارهای اتاق فکر کنید که ضخیم و ضخیمتر میشوند و فضای وسط اتاق کوچک و کوچکتر میشود.
سندرم آشرمن را میتوان درمان کرد و درمان اغلب به تسکین علائم شما کمک میکند.
چسبندگی رحم چقدر شایع است؟
تشخیص دقیق افراد مبتلا به سندرم آشرمن دشوار است زیرا ممکن است تشخیص داده نشود، برخی از افراد ممکن است هیچ علامتی از این عارضه نداشته باشند.
اگر علائمی را تجربه نکنید، ممکن است هرگز به پزشک مراجعه نکنید!
چه کسانی به سندرم آشرمن مبتلا میشوند؟
سندرم آشرمن یک بیماری اکتسابی است، به این معنی که معمولاً اتفاقی میافتد که باعث ایجاد بافت اسکار در شما میشود. درواقع سندرم آشرمن به علتهای مختلفی از جمله جراحی، عفونتها و درمانهای سرطان ایجاد میشود.
خطر ابتلا به سندرم آشرمن میتواند افزایش یابد اگر:
- در گذشته رحم خود را جراحی کردهاید، هیستروسکوپی و کورتاژ (D&C) انجام داده باشید.
- در موارد خیلی نادر سزارین میتواند باعث سندرم آشرمن شود.
- سابقه عفونت لگنی
- سابقه درمان سرطان با شیمی درمانی

علائم سندرم آشرمن چیست؟
اگر به سندرم آشرمن مبتلا هستید، ممکن است علائم مختلفی را تجربه کنید. این علائم میتواند شامل موارد زیر باشد:
- قاعدگیهای با خونریزی بسیار کم یا لکه بینی در فردی که قبلا خونریزی طبیعی داشته
- نداشتن پریود در فردی که قبلا پریودهای طبیعی داشته
- خونریزی غیرطبیعی رحمی
- داشتن مشکل در باردار شدن
در برخی موارد، ممکن است علائمی از سندرم آشرمن را تجربه نکنید و همچنان پریودهای طبیعی را تجربه نمایید.
اگر قبلا دورههای قاعدگی طبیعی داشتهاید و پس از عمل جراحی روی رحم یا عفونتهای شدید لگنی میزان خونریزی شما بسیار کمتر شده است با پزشک خود مطرح نمایید.
علل سندروم آشرمن میتواند شامل موارد زیر باشد:
هیستروسکوپی: اگرچه هیستروسکوپی، خود برای درمان سندرم آشرمن به کار میرود اما در مواردی که برای برداشتن فیبروم های رحمی استفاده میشود اگر به بافت اندومتر آسیب جدی برسد ممکن است باعث ایجاد سندرم آشرمن شود.
کورتاژ (D&C): در طول عمل، از ابزاری برای خراشدادن بافت اضافی استفاده میشود که معمولاً باعث ایجاد اسکار نمیشود مگر اینکه عفونت زمینهای وجود داشته باشد یا کورتاژ بسیار خشن انجام شود و به بافت اندومتر آسیب برساند.
سزارین: در برخی موارد، سزارین میتواند باعث ایجاد بافت اسکار شود. که در جایی اتفاق میافتد که از بخیهها برای توقف خونریزی در طول سزارین استفاده شده و یا در زمان انجام عمل عفونت داشته باشید. در غیر این صورت، بسیار نادر است که سزارین باعث سندرم آشرمن شود.
عفونت ها: عفونتها به تنهایی معمولاً باعث سندرم آشرمن نمیشوند. اما زمانی که در حین جراحی رحم، مانند D&C یا سزارین، دچار عفونت میشوید، ممکن است به سندرم آشرمن مبتلا شوید.
- برخی از عفونتهایی که میتوانند منجر به سندرم آشرمن شوند عبارتند از: سرویسیت و بیماری التهابی لگن (PID).
پرتو درمانی: گاهی اوقات، یک گزینه درمانی میتواند باعث ایجاد بافت اسکار در رحم شما شود. پرتودرمانی را میتوان در شرایطی مانند سرطان دهانه رحم استفاده کرد، اما میتواند باعث چسبندگی رحم شود که منجر به سندرم آشرمن میشود.

آیا IUD میتواند باعث سندروم آشرمن شود؟
دستگاه داخل رحمی (IUD) نوعی کنترل بارداری طولانی مدت است که در داخل رحم شما قرار میگیرد و برای مدتی (اغلب چندین سال) در آنجا باقی میماند. وقتی این دستگاه در بدن شما قرار میگیرد، همیشه خطر عفونت و ایجاد بافت اسکار وجود دارد. با این حال، این یک دلیل ثابت شده برای سندرم آشرمن نیست و IUD معمولاً با این بیماری مرتبط نیست!
برای تشخیص سندرم آشرمن از چه تست های تصویربرداری میتوان استفاده کرد؟
اولتراسوند : از امواج صوتی برای ایجاد تصویری از اندامهای داخلی شما استفاده میکند. سونوگرافی را میتوان به صورت خارجی بر روی پوست شکم یا به صورت داخلی با سونوگرافی ترانس واژینال انجام داد.
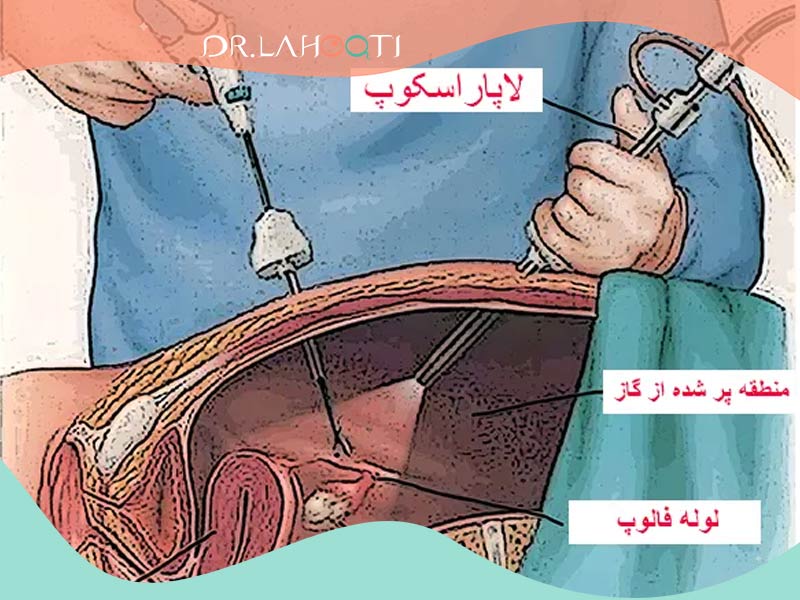
هیستروسکوپی : در طی این روش، پزشک شما از یک ابزار نازک با یک دوربین در انتهای آن برای مشاهده داخل رحم استفاده مینماید.
- هیستروسکوپی به پزشک شما این امکان را میدهد که نگاهی بسیار دقیق به داخل رحم شما داشته باشد. همچنین میتوان از آن برای درمان سندرم آشرمن استفاده کرد.
سندرم آشرمن یا چسبندگی رحم چگونه درمان میشود؟
درمان براساس علائم موجود و همچنین اهداف شما برای باروری آینده تعیین میشود.
در برخی موارد که یک زن علائمی را تجربه نمیکند، میتوان بدون درمان ادامه داد و اگر گرفتگی یا درد لگن را تجربه میکنید، درمان میتواند کمککننده باشد.
با این حال، اگر برنامه شما شامل بارداریهای آینده باشد، گزینههای درمانی وجود دارد که میتواند بافت اسکار را از بین ببرد.
پزشک شما ممکن است از هیستروسکوپی برای حذف چسبندگی در رحم شما استفاده کند. در طول هیستروسکوپی، پزشک از ابزار نازکی به نام هیستروسکوپ برای بررسی داخل رحم شما استفاده میکند. از این ابزار میتوان برای از بین بردن بافت اسکار نیز استفاده کرد.
- خطر احتمالی این روش آسیب رساندن به بافت سالم داخل رحم در حین برداشتن بافت اسکار است.
درمانهای هورمونی (استروژن) بعد از هیستروسکوپی خطر تشکیل بافت اسکار مجدد را کاهش میدهد. در واقع، استروژن باعث بهبود آندومتر (پوشش داخلی حفره) میشود. برای جلوگیری از عفونتهای احتمالی به شما آنتی بیوتیک داده میشود.

آیا میتوانم بعد از درمان سندرم آشرمن باردار شوم؟
در بسیاری از موارد، بله، ممکن است پس از درمان سندرم آشرمن، باردار شوید. اگر پزشک شما سندرم آشرمن را به عنوان علت اصلی ناباروری شما تشخیص داده است، درمان آن میتواند به افزایش شانس حاملگی تا تولد کمک کند.
آیا سندرم آشرمن یا چسبندگی رحم میتواند باعث ناباروری شود؟
اگر بعد از 12 ماه تلاش (یا شش ماه اگر بالای 35 سال سن دارید) نتوانستهاید باردار شوید یا حاملگی را تا زایمان حمل کنید، پزشک ممکن است آزمایش های زیادی را برای تشخیص ناباروری انجام دهد. در طی این آزمایشات، ممکن است پزشک شما بافت اسکار داخل رحم شما (سندرم آشرمن) را کشف کند. وجود مقادیر زیادی از بافت اسکار در داخل رحم میتواند دلیل ناباروری باشد.
آیا سندرم آشرمن باعث سقط جنین میشود؟
در صورت ابتلا به سندرم آشرمن میتوانید باردار شوید اما چون سندرم آشرمن فضای کمتری در داخل رحم شما ایجاد میکند، میتواند مشکلاتی را در دوران بارداری ایجاد کند زیرا رحم شما نیاز دارد تا کودک در حال رشد را در خود جای دهد. رحم شما در طول بارداری منبسط و کشیده میشود و سندرم آشرمن میتواند خطر ابتلا به مشکلاتی مانند سقط جنین، مرده زایی یا جفت سرراهی را در دوران بارداری افزایش دهد.